
ACC2018美国奥兰多现场报道
心肌梗死已成为全球最主要的疾病负担之一,近年来,其低龄化的倾向引起各国专家的高度重视。在美国心脏病学会(ACC)2018年会的国际心血管预防专场中,俄罗斯动脉粥样硬化学会主席MaratEzhov教授和心血管病专家AlexeyYakovlev教授对早发心肌梗死(prematureMI)的流行病学特点、病因及诊断进行了报告。
流行病学及遗传学特征
MaratEzhov教授首先介绍了早发心肌梗死预防的现状。虽然早发心肌梗死严重影响患者质量调整生命年(QALY),但早发患者的遗传检测和预防措施并未得到充分重视。各国在早发心血管疾病的治疗方面也存在很大差异,如欧洲大陆<65岁社区人群心血管疾病死亡率约为38人每十万人[1],而俄罗斯约是前者的4倍。一项美国流行病学调查发现,从2001年到2010年,不同年龄段早发急性心肌梗死的发病率未出现明显下降[2](图1)。
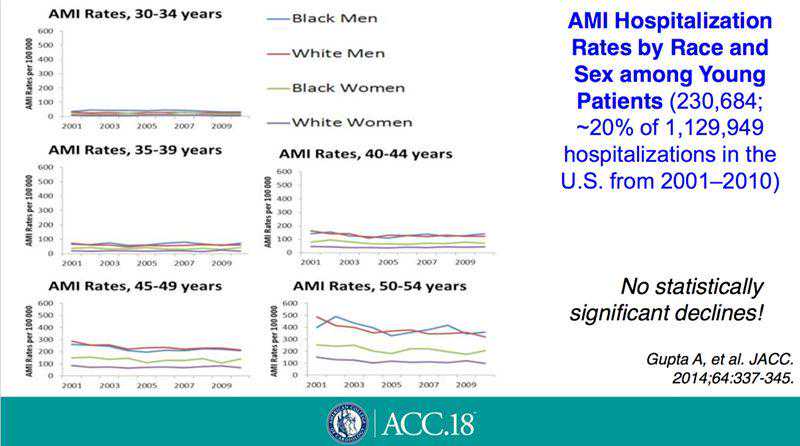
图1
新近发表的YOUNG-MI注册研究发现,血脂异常、吸烟和高血压是早发心肌梗死的主要危险因素,其中以血脂异常最为重要[3](图2)。WHO的数据表明欧美人群高胆固醇血症(TC≥5.0mmol/L)的患病率≥50%,西欧部分国家甚至高于60%,远高于亚洲人群。美国和俄罗斯严重高胆固醇血症(LDL-C≥190mg/dL及TC≥7.5mmol/L)患病率为7%~8%[4]。
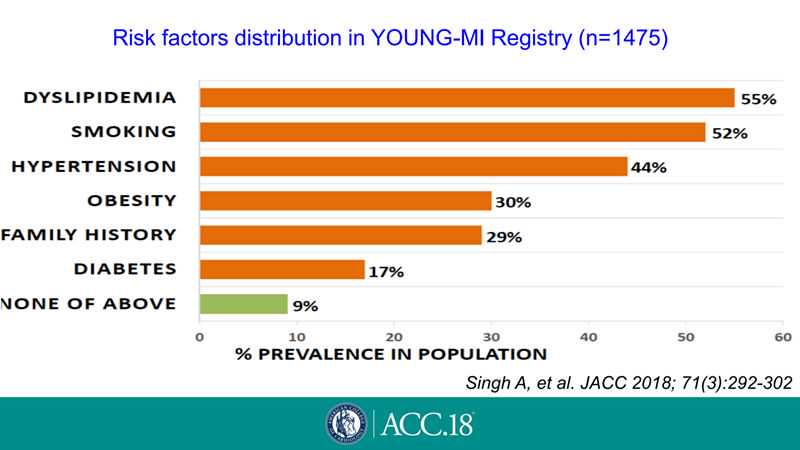
图2
家族性高胆固醇血症(FH)是早发冠心病及心肌梗死的重要病因。在早发ACS患者中,FH患病率显著高于非早发患者(图3)。FH不但大幅提前首发心肌梗死的年龄,还会增加ACS的复发率[5]。虽然早期诊断和干预可为潜在的早发心肌梗死患者带来可观的临床获益[6],但FH的筛检和基因诊断仍未被普及。
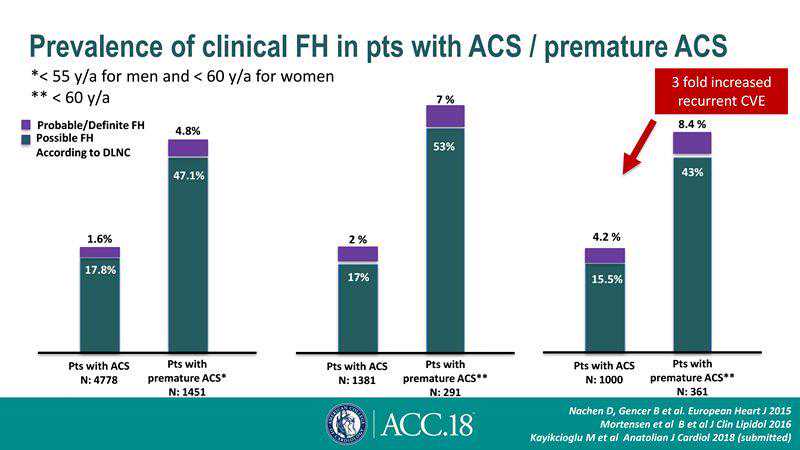
图3
RobertsR.等研究了50种与冠心病和心肌梗死风险相关的基因后发现,大多数基因仅轻微增加冠心病风险,而LPA基因的突变不但会大幅增加动脉粥样硬化风险,而且也增加了血栓形成风险[7](图4)。2009年JAMA和NEJM连续发表多篇文章,证实Lp(a)是心血管疾病发生的独立危险因素[8-10]。
MarcovinaSN.等研究发现血液Lp(a)水平升高者,冠心病风险约为未升高者3倍[11]。Ezhov教授等研究表明,吸烟、血脂异常和血液Lp(a)浓度高于30mg/dL是45岁以下缺血性心脏病患者的主要危险因素[12]。2016年发表于JAHA的一篇文章发现相比于社区人群,血液Lp(a)浓度高于50mg/dL在早发ACS患者中更常见[13]。
令人担忧的是,血液中高Lp(a)水平在人群中并不罕见,哥本哈根社区人群研究对6000余例受试者进行血液Lp(a)浓度检测,发现约20%的人群血液Lp(a)浓度高于50mg/dL[14]。美国一项大样本(n=532359)研究发现血液Lp(a)水平>30mg/dL及50mg/dL者分别占总人群的35%和24%[15]。因此,需要尽早评估和干预这部分患者潜在的缺血性心脏病风险。

图4
近年来,人们陆续发现了较多与冠状动脉粥样硬化和早发心肌梗死相关的基因,如LPA、LDLR、APOB以及PCSK9等。除先天危险因素外,吸烟、药物滥用、生活压力大等不良生活方式也是早发心肌梗死的危险因素。但是目前还没有成熟的风险评估工具。
Ezhov教授最后也指出,在绝大多数具有高早发心肌梗死风险的人群,心肌梗死发生前均无符合指南推荐的他汀适应证,也就是说,对于早发心肌梗死的高危人群,药物预防并不充分[3]。
主要病因及鉴别诊断
在随后的演讲中,AlexeyYakovlev教授阐述了临床上早发心肌梗死常见的病因和鉴别诊断原则。Yakovlev教授首先从心肌梗死的发病机理阐述了心肌缺血和坏死的原因[16](图5)。早发者心肌梗死的临床特点与非早发患者有所不同。在最新的ESCSTEMI指南中,<40岁的男性患者ST段抬高的定义为至少有两个相邻导联ST段抬高≥2.5mm,不同于40岁以上患者(≥2mm)[17]。
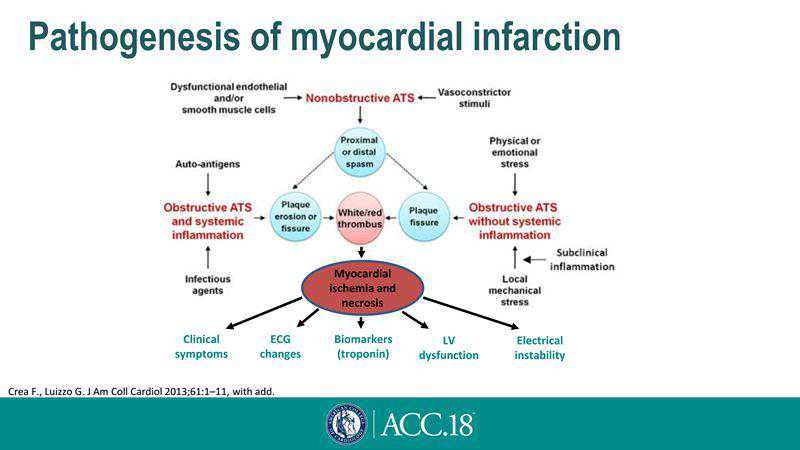
图5
很多早发心肌梗死患者发病时症状并不典型,其中最常见的是乏力或跌倒、呼吸困难以及恶心等消化道症状。GrosmaitreP.等研究表明,症状不典型的心肌梗死患者30天死亡率是胸痛患者的2倍以上[18]。此外,早发心肌梗死患者常表现为非动脉粥样硬化性心肌梗死。具体表现为冠状动脉机械性阻塞(如迂曲、夹层)、先天性缺陷(如冠状动脉发育不良、心肌桥)、栓塞性心肌梗死、全身低灌注或低氧血症及其他诸如动脉炎、创伤甚至药物滥用等。其中栓塞性心肌梗死在年轻女性患者中更常见,尤其是妊娠期或产后。对于这部分有ACS临床症状但动脉粥样硬化风险低的患者,应尽早行冠状动脉造影,必要时考虑OCT等冠脉腔内检查。
冠状动脉血栓栓塞是早发心肌梗死的病因之一。青年患者中有许多因素可能造成冠状动脉血栓形成,如其他疾病引起的血栓栓塞(如心房颤动栓子脱落、抗磷脂综合症APS、血管炎、动脉瘤甚至HIV感染等)、药物滥用(如毒品、类固醇激素等)以及凝血系统和血小板的先天性缺陷等原因。
此外,Kounis综合征是早发心肌梗死的一种少见类型,包括过敏性心绞痛和过敏性心肌梗死。其病因可能是由于过敏反应中肥大细胞释放组胺等炎症介质导致冠状动脉痉挛引起心肌急性缺血。此外,应激性心肌病(Takotsubo心肌病)的症状与心肌梗死较为相似,需与早发心肌梗死鉴别[19]。这种疾病年轻女性居多,主要表现为室壁运动异常、ST段改变及心肌损伤标记物升高,但造影未发现冠状动脉阻塞。对于心肌梗死症状不典型的青年患者,除心脏本身的疾病,还要排除主动脉夹层和肺栓塞等高危胸痛[20]。
Yakovlev教授最后指出,由于青年患者动脉粥样硬化程度较轻,因此一旦发生疑似心肌梗死的症状后应注意其鉴别诊断(图6)。对于冠脉造影未发现冠状动脉阻塞的青年患者,可按照欧洲非阻塞性心肌梗死(MINOCA)指南建议对这类患者进行病因诊断[17]。

图6
参考文献:
[1]TimmisA,TownsN,GaleC,:,2017,
[2]GuptaA,WangY,SpertusJA,ysexandrace,2001,2014,64:337-345.
[3]SinghA,CollinsBL,GuptaA,:,2018,71:292-302.
[4]KheraAV,WonHH,PelosoGM,,2016,67:2578-2589.
[5]NanchenD,GencerB,AuerR,,2015,36:2438-2445.
[6]NanchenD,GencerB,MullerO,,2016,134:698-709.
[7],2014,114:1890-1903.
[8]ErqouS,KaptogeS,PerryPL,(a)concentrationandtheriskofcoronaryheartdisease,stroke,,2009,302:412-423.
[9]KamstrupPR,Tybjaerg-HansenA,SteffensenR,(a),2009,301:2331-2339.
[10]ClarkeR,PedenJF,HopewellJC,(a),2009,361:2518-2528.
[11]MarcovinaSM,KoschinskyML,AlbersJJ,,Lung,andBloodInstituteWorkshoponLipoprotein(a)andCardiovascularDisease:,2003,49:1785-1796.
[12]EzhovMV,Afanas'evaOI,KambegovaAA,etal.[Theroleofatherosclerosisriskfactorsindevelopmentofischemicheartdiseaseinyoungmen].TerArkh,2009,81:50-54.
[13]AfsharM,PiloteL,DufresneL,(a)InteractionsWithLow-DensityLipoproteinCholesterolandOtherCardiovascularRiskFactorsinPrematureAcuteCoronarySyndrome(ACS).JAmHeartAssoc,2016,5:
[14]NordestgaardBG,ChapmanMJ,RayK,(a)asacardiovascularriskfactor:,2010,31:2844-2853.
[15]VarvelS,McConnellJP,(a),2016,36:2239-2245.
[16]CreaF,,2013,61:1-11.
[17]IbanezB,JamesS,AgewallS,atientspresentingwithST-segmentelevation:TheTaskForceforthemanagementofacutemyocardialinfarctioninpatientspresentingwithST-segmentelevationoftheEuropeanSocietyofCardiology(ESC).EurHeartJ,2018,39:119-177.
[18]GrosmaitreP,LeVavasseurO,YachouhE,c,2013,106:586-592.
[19]ScantleburyDC,,2014,78:2129-2139.
[20]BossoneE,LaBountyTM,:diagnosisandmanagement,,2018,39:739-749d.
这里不仅有最新临床试验点评,各亚专科最新进展概述,更有我国学者在大会上的亮点追踪,更多ACC2018现场报道,请锁定心在线!
心在线专业平台专家打造
编辑田新芳┆美编柴明霞┆制版岑聪
版权声明:本站所有作品(图文、音视频)均由用户自行上传分享,仅供网友学习交流,不声明或保证其内容的正确性,如发现本站有涉嫌抄袭侵权/违法违规的内容。请举报,一经查实,本站将立刻删除。