
本文为作者授权医脉通发布,未经授权请勿转载。
[1]
1
与DLBCL患者CNS复发相关的高危因素
AvilésA教授等人[2]回顾性分析了96例早期(I或II期)原发乳腺淋巴瘤患者进行放射治疗、化疗或联合治疗的疗效和安全性。研究结果显示,患者最常见的复发部位是CNS,发生率为11%,提示在这类患者的初始治疗中加入CNS预防,或能改善患者整体预后。
SehnLH教授等人[3]回顾性分析了骨髓受累对使用R-CHOP方案治疗的DLBCL患者预后的影响。研究共纳入795例患者,其中84.3%(670例)的患者无骨髓受累,8.4%(67例)的患者存在一致性骨髓受累,7.3%(58例)的患者存在不一致性骨髓受累。研究结果显示,在67例存在一致性骨髓受累的DLBCL患者中,CNS复发的发生率为13%;在58例存在不一致性骨髓受累的DLBCL患者中,CNS复发的发生率为7%;而在无骨髓受累的DLBCL患者中,CNS复发的发生率为2%。在29例出现CNS复发的患者中,有22例是孤立的CNS复发,而有7例患者是在全身性复发的情况下累及了CNS。进一步分析显示,存在一致性骨髓受累是DLBCL患者出现CNS复发的危险因素,且在控制IPI评分和单个IPI因素之后,存在一致性骨髓受累仍然是DLBCL患者出现CNS复发的危险因素。
ZuccaE教授等人[4]回顾性分析了373例原发睾丸大B细胞淋巴瘤患者,研究结果显示,中位随访7.6年,有195例患者(52%)复发,其中140例患者出现结外复发,10年内有56例(15%)患者出现了CNS复发。该研究提示,原发睾丸大B细胞淋巴瘤患者的结外复发风险高,即使在诊断时病灶局限的患者也不例外,基于蒽环类药物的化疗、CNS预防和对侧睾丸照射或可改善患者预后。
El‐GalalyTC教授等人[5]分析了丹麦、英国、澳大利亚和加拿大数据库中的678例接受全身PET/CT检查,且接受含利妥昔单抗免疫化疗的女性DLBCL患者。研究结果显示,有27/678例(4%)患者存在生殖器官受累,其中子宫受累14例,卵巢受累10例,两者均受累3例。多变量分析显示,子宫受累与无生殖器官受累的DLBCL患者相比,无进展生存期(PFS)和总生存期(OS)较差,而卵巢受累不能预测DLBCL患者的结局。7/17例(41%)子宫受累DLBCL患者(2例为合并卵巢受累的DLBCL)和0/10例卵巢受累的DLBCL患者继发了CNS受累。在对CNS的其他危险因素进行校正的多变量分析中,子宫受累仍与DLBCL患者CNS复发密切相关。这说明子宫受累DLBCL患者继发CNS受累的风险高,因此需要考虑对该类患者进行CNS预防。
El‐GalalyTC教授等人[6]回顾性分析2001年至2013年经PET/CT分期并接受R-CHOP(like)方案治疗的1532例DLBCL患者,并从临床数据库和医学档案中收集基线临床病理特征、治疗和结果数据。研究者们分析了预测继发CNS(SCNA)的因素和不同风险模型。研究结果显示,共有62例(4%)患者发生了SCNS,通过多变量分析可以确定,疾病分期III/IV期、血清乳酸脱氢酶(LDH)水平升高、肾脏/肾上腺和子宫/睾丸受累与SCNS独立相关。另外,结外部位的数量与SCNS风险之间存在很强的相关性,144例(9%)存在>2个结外部位的患者的3年累积SCNS发生率为15.2%。对于CNS国际预后指数(CNS-IPI)定义的高危、中危和低危患者,3年累积SCNS风险分别为11.2%、3.1%和0.4%。研究分析的所有风险模型均具有较高的阴性预测值,但只有中等的阳性预测值。该研究结果提示,具有>2个结外部位或CNS-IPI高危患者应考虑进行CNS预防;临床风险预测模型的阳性预测能力有限,这突出显示了需要更敏感的生物标记物来鉴定发生SCNS并发症最高风险的患者。
SavageKJ教授等人[7]分析了病理符合MYC和BCL2双表达的DLBCL患者的CNS复发风险,CNS-IPI低危(0-1分)患者占34%、中危(2-3分)患者占45%,高危(≥4分)患者占21%。中位随访6.8年,与非双表达患者相比,双表达患者CNS复发的风险更高(2年CNS复发风险9.7%%,P=0.001)。ABC/非GCB亚型DLBCL患者CNS复发风险也增加,但多变量分析显示,只有双表达和CNS-IPI与患者CNS复发相关,双表达DLBCL是独立于CNS-IPI和COO分型的CNS复发高危因素。该研究结果提示,双表达DLBCL患者是CNS复发的高危人群,需要接受CNS指导评估并考虑预防策略。另外,OkiY教授等人[8]分析了MDAnderson癌症中心的双打击淋巴瘤患者,结果显示患者3年时CSN受累的累积发生率为13%。
2
DLBCL患者CNS风险模型
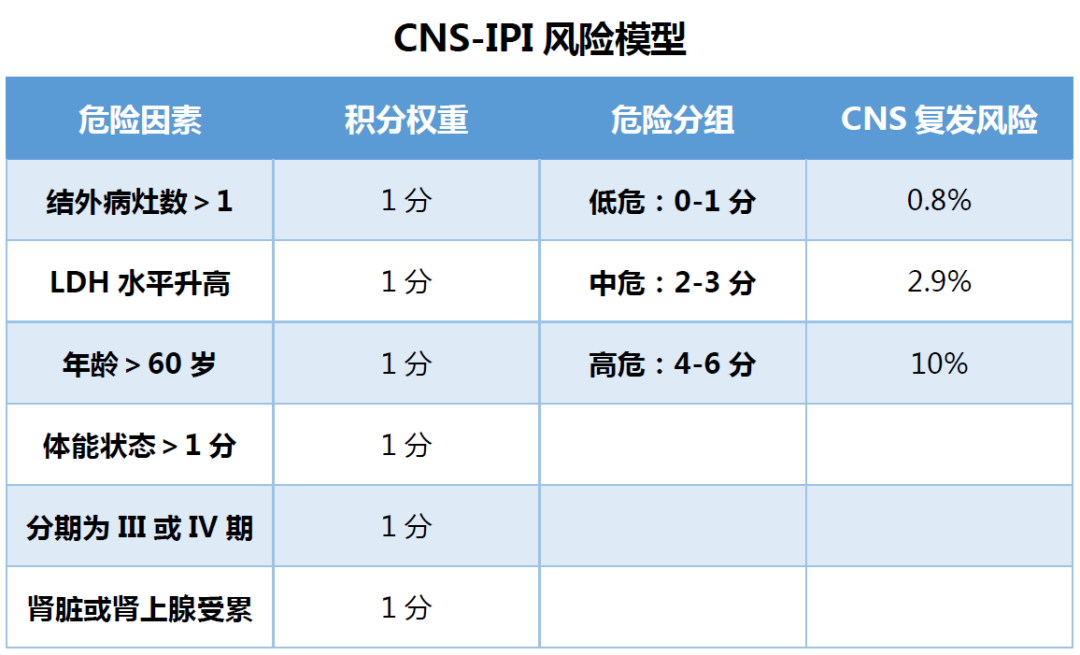
2016年Schmitz等人[9]开发了CNS国际预后指数(CNS-IPI)风险模型(详见下表),目前该模型已被NCCN指南[10]推荐用于预测DLBCL患者CNS复发风险。
KlanovaM教授等人[11]为了将生物标志物整合到CNS-IPI风险模型中,分析了GOYA3期研究中接受obinutuzumab(奥妥珠单抗)或利妥昔单抗联合CHOP治疗的1418例DLBCL患者的CNS复发风险,使用基因表达谱评估患者起源细胞(COO),通过免疫组织化学分析患者BCL2和MYC蛋白表达情况。使用多变量Cox回归模型评估了CNS-IPI、COO和BCL2/MYC双表达对患者CNS复发的影响,结果显示,CNS-IPI高危和ABC亚型或未分类的COO亚型与CNS复发独立相关,BCL2/MYC双表达不影响CNS复发风险。根据患者存在CNS-IPI高危和/或ABC/未分类的COO亚型的评估情况,确定了三个风险亚组(CNS-IPI-C模型):低风险(无风险因素,n=450[48.2%]),中风险(1个因素,n=408[43.7%])和高风险(两个因素,n=75[8.0%]);三组患者2年CNS复发率分别为0.5%、4.4%和15.2%。该研究结果显示,将CNS-IPI高危和ABC/未分类的COO亚型结合使用可优化预测CNS复发的能力,确定CNS复发的高风险患者。
3
小结
准确识别CNS复发高风险的DLBCL患者,才能有得放矢的进行CNS预防。依据本文罗列的DLBCLCNS复发高危因素及CNS风险模型,看看你的DLBCL患者中哪些需要进行CNS预防吧!
参考文献:
[1].ZahidMF,KhanN,HashmiSK,‐;97(2):108‐120.
[2].AvilésA,DelgadoS,NamboMJ,:;69(3):256‐260.
[3].SehnLH,ScottDW,ChhanabhaiM,diffuselargeB‐celllymphomatreatedwithR‐;29(11):1452‐1457.
[4].ZuccaE,ConconiA,MughalTI,‐celllymphomaoft;21(1):20‐27.
[5].El‐GalalyTC,CheahCY,HutchingsM,,butnotovarian,femalereproductiveorganinvolvementatpresentationbydiffuselargeB‐celllymphomaisassoc;175(5):876‐883.
[6].El‐GalalyTC,VillaD,MichaelsenTY,/CTscanisapowerfulpredictorofCNSrelapseforpatientswithdiffuselargeB‐celllymphoma:aninternati;75:195‐203.
[7].SavageKJ,SlackGW,MottokA,;127(18):2182‐2188.
[8].OkiY,NooraniM,LinP,:;166(6):891‐901.
[9].SchmitzN,ZeynalovaS,NickelsenM,:ariskmodelforCNSrelapseinpatientswithdiffuselargeB‐celllymphomatreatedwithR‐;34(26):3150‐3156.
[10].‐CellLymphomas.[11].KlanovaM,SehnLH,Bence‐BrucklerI,;133(9):919‐926.
版权声明:本站所有作品(图文、音视频)均由用户自行上传分享,仅供网友学习交流,不声明或保证其内容的正确性,如发现本站有涉嫌抄袭侵权/违法违规的内容。请举报,一经查实,本站将立刻删除。