
编者按

为帮助正在接受核苷(酸)类似物(NA)治疗的慢性乙型肝炎(CHB)患者实现更好的肝细胞癌(HCC)风险分层和监测,国内外学者提出并验证了多种风险评分。但随着CHB患者的老龄化,合并糖尿病患者数在增加[1-4],而糖尿病作为独立危险因素会增加HCC发生风险[5]。那么,现有HCC预测评分的性能是否受影响,能否继续使用呢?
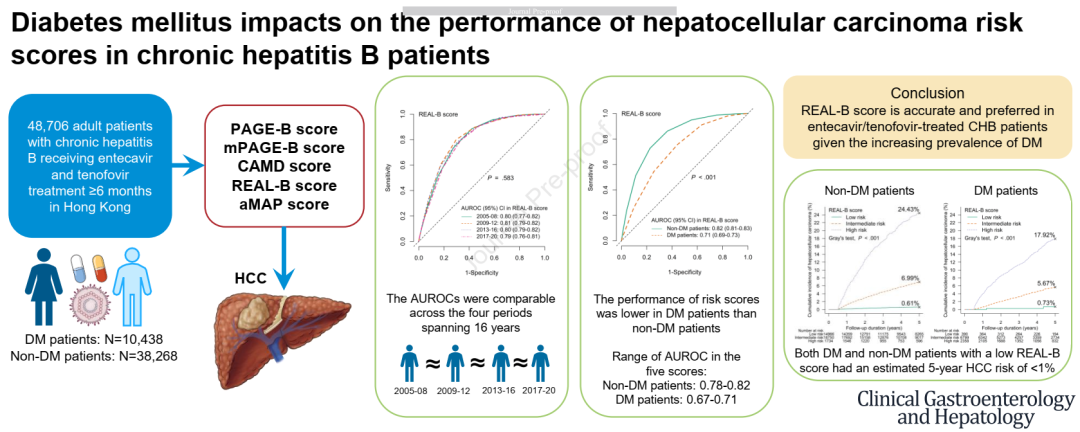
近日,中国香港中文大学消化疾病研究所黄丽虹教授团队对CHB患者随时间推移而发生的临床特征变化和罹患糖尿病(DM)是否会影响HCC风险评分表现进行了研究,结果发现:随着DM患病率的增加,REAL-B评分依然可准确预测接受恩替卡韦或替诺福韦治疗的CHB患者的HCC发生风险,建议这部分患者优先选择REAL-B评分[6],相关内容发表在ClinicalGastroenterologyandHepatology杂志。
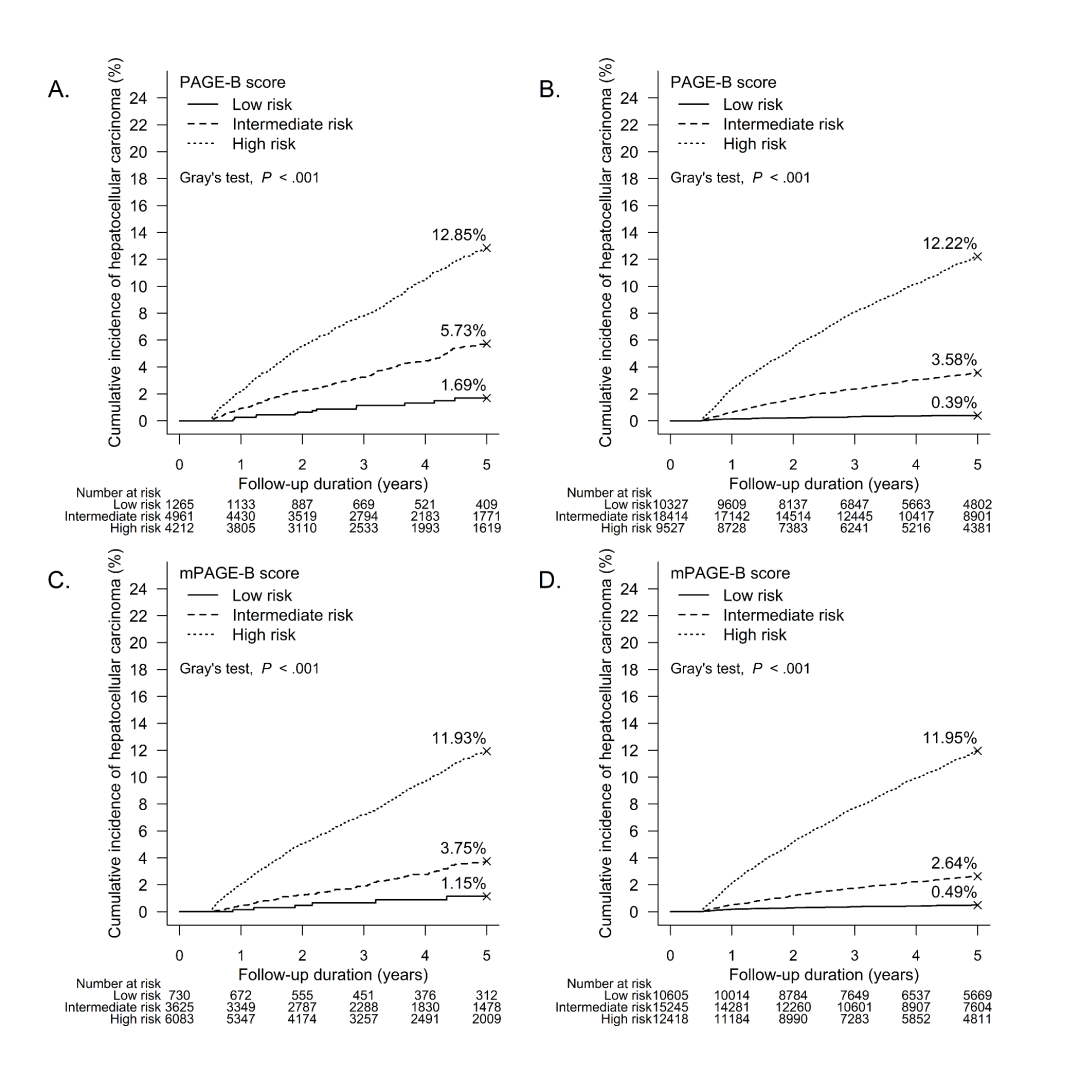
图1.研究报告摘要图[6]
研究者自香港全港电子数据库筛选患者,纳入于2005年1月至2020年3月期间接受恩替卡韦或替诺福韦治疗≥6个月的CHB成人患者。据抗糖尿病药物使用、血红蛋白A1c≥6.5%、空腹血糖≥7mmol/L和(或)诊断代码,确定DM患者。使用时间依赖性受试者工作特征曲线下面积(AUROCs)评估PAGE-B、改良PAGE-B(mPAGE-B)和aMAP评分,并将这三种评分与以DM为组成部分的CAMD和REAL-B评分进行比较。
最终纳入48706例患者,在2005~2008年、2009~2012年、2013~2016年和2017~2020年间开始恩替卡韦或替诺福韦治疗的患者分别有2792例、11563例、15471例和18880例。患者的平均基线年龄从2005~2008年的49.5±12.4岁稳步增长至2017~2020年的57.2±13.8岁。
糖尿病患病率从2005~2008年的15.5%上升至2009~2012年的18.5%、2013~2016年的21.2%和2017~2020年的24.3%。相比之下,肝硬化患病率从2005~2008年的41.3%降至2017~2020年的24.8%,整个阶段APRI和FIB-4指数的下降也反映了肝硬化患病率的降低。
研究期间HCC风险评分的预测性能
2005~2008年、2009~2012年、2013~2016年和2017~2020年的中位随访时间分别为5年、5年、5年和2年,其中208例(7.4%)、782例(6.8%)、799例(5.2%)和368例(1.9%)患者分别发生HCC。44997例患者有可用的实验室测量来计算REAL-B评分。在五项HCC风险评分中,AUROC在四个时间段均具有可比性(AUROC范围:0.75~0.81)(P值在0.150和0.726之间)。
糖尿病患者和非糖尿病患者HCC风险评分的预测性能
在中位数随访4.4(2.2~5.0)年时,分别有1512例(4.0%)非糖尿病患者和645例(6.2%)糖尿病患者发展为HCC。所有五种HCC风险评分在糖尿病患者中的性能均不及在糖尿病患者(P值均0.001);五种评分的AUROC在非糖尿病患者为0.78~0.82,在糖尿病患者为0.67~0.71,其中REAL-B评分的AUROC在糖尿病患者中达到0.71,在非糖尿病患者中达到0.82。
31529例(24251例非糖尿病和7278例糖尿病)和21883例(16753例非糖尿病和5130例糖尿病)分别接受了至少三年和五年的抗病毒治疗,其AUROC结果相似。在38268例基线非糖尿病患者中,2589例(6.8%)在随访期间被诊断为糖尿病。随访期间罹患糖尿病的患者的HCC风险评分性能低于随访期间未发生糖尿病的患者。
HCC风险评分用于糖尿病患者的特异性低于非糖尿病患者。在排除糖尿病和非糖尿病患者中的HCC患者方面,五种评分均有高阴性预测值(NPV:98%~099%)。根据PAGE-B和REAL-B评分,每个风险组中糖尿病患者与非糖尿病患者的HCC发生率分布有所不同,而使用mPAGE-B、CAMD和aMAP评分,糖尿病患者与非糖尿病患者之间没有差异。糖尿病患者和非DM患者HCC风险的主要差异在于PAGE-B评分的低风险组和REAL-B评分的高风险组。
不同风险组糖尿病患者和非糖尿病患者的HCC发展
五个风险评分的每个风险组中HCC的累积发病率详见图2。REAL-B评分显示为低风险的糖尿病患者和非糖尿病患者均有较低的HCC发生率,且低于HCC监测成本-效益阈值,即每年0.2%。REAL-B评分确定了最多的低风险非糖尿病患者和最少的低风险糖尿病患者。
单因素分析显示,糖尿病与HCC风险较高相关(,95%~1.81,)。在调整PAGE-B评分定义的HCC风险组后,糖尿病仍然是HCC的风险因素,并与PAGE-B风险组存在相互作用。在低风险组中,糖尿病患者患HCC的风险(,95%~7.18,)高于非DM患者;在中等风险组中,糖尿病患者患HCC的风险也高于非DM患者(,95%~1.82,);在高危组中,糖尿病患者与非糖尿病患者的HCC风险相当(,95%~1.16,P=0.515)。相反,在调整mPAGE-B或aMAP评分定义的风险类别后,糖尿病与HCC风险增加无关。


图2.糖尿病患者HCC累积发病率[6]
(滑动浏览)
总体而言,尽管恩替卡韦或替诺福韦治疗的CHB患者的临床特征在16年内发生了变化,但PAGE-B、mPAGE-B、CAMD、REAL-B和aMAP评分始终准确。REAL-B评分较低的糖尿病和非糖尿病患者的估计年HCC风险均0.2%,仔细考量后可不用进行HCC监测。未来有必要开展成本-效益研究验证以上结果。随着CHB患者中糖尿病、脂肪肝和其他代谢危险因素患病率的上升,这些结果可能会影响医疗政策和临床实践指南对于NA治疗CHB患者进行HCC监测的推荐。
[1]BlancheP,DartiguesJF,;32:5381-97
[2]PapatheodoridisG,DalekosG,SypsaV,;64:800-6.
[3]KimJH,KimYD,LeeM,;69:1066-73.
[4]HsuYC,YipTC,HoHJ,;69:278-85.
[5]YangHI,YehML,WongGL,BVRiskScoreforthePredictionofHepatocellularCarc;221:389-99.
[6]Cheuk-FungYipT,Wai-SunWongV,Sze-ManLaiM,
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
版权声明:本站所有作品(图文、音视频)均由用户自行上传分享,仅供网友学习交流,不声明或保证其内容的正确性,如发现本站有涉嫌抄袭侵权/违法违规的内容。请举报,一经查实,本站将立刻删除。